Online dienstverlening van ziekenhuizen: vijf universele lessen

De afgelopen vijf jaar is online dienstverlening sterk veranderd. Waar het vroeger vooral om zenden van informatie ging, is het nu vooral gericht op de klant zoveel mogelijk online laten regelen. 77 procent van de burgers regelt zaken het liefst digitaal en daar spelen organisaties op in. Organisaties ontwikkelen apps, websites en ‘Mijn’-portalen of zijn daar druk mee bezig. Met name ziekenhuizen zetten daar vol op in; sommigen ontwikkelen zelfs ‘serious games’. Wij waren benieuwd wat deze activiteiten voor de klant betekenen en wat het voor de User Experience oplevert.
Om een beeld te krijgen van het veranderende landschap van online dienstverlening in e-health en de plaats voor User Experience Design daarbinnen, zijn we in gesprek gegaan met medewerkers van verschillende ziekenhuizen: Innovatiecentrum REshape van Radboudumc, Rijnstate Arnhem, Ziekenhuis Gelderse Vallei en de Sint Maartenskliniek. Elk ziekenhuis heeft zijn eigen context, toch kwamen uit de gesprekken vijf universele ‘lessen’ naar voren.
1. Werk vanuit een overkoepelende visie
Het belang van een overkoepelende visie is tweeledig. Enerzijds moet aan patiënten een vergelijkbare kwaliteit van diensten van het ziekenhuis geboden worden. Anderzijds is het belangrijk dat alle medewerkers weten wat er binnen de organisatie van online dienstverlening wordt verwacht.
I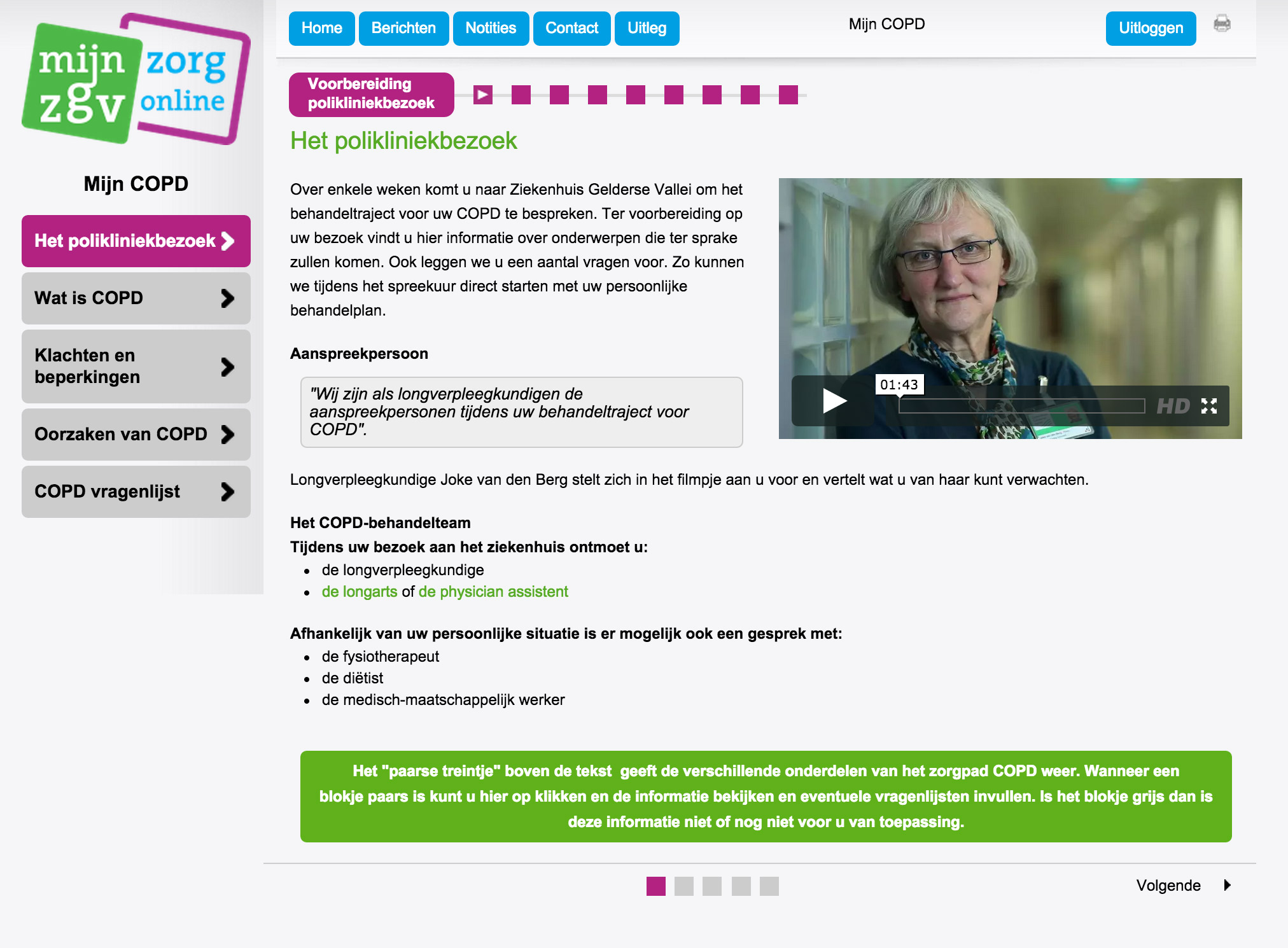 n de interviews werd duidelijk dat die overkoepelende visie op verschillende manieren ontwikkeld wordt. Gelderse Vallei heeft negen maanden met informatie-architecten, zorgprofessionals en management- en communicatiemedewerkers gewerkt aan het scherp krijgen van die visie. “Voor ons moet online dienstverlening een kwaliteitsverbetering van zorg voor de klant opleveren,” vertelt Angelique Groot, projectleider eZorg bij Gelderse Vallei. Dit ziekenhuis wil op de langere termijn met de online dienstverlening ook efficiency realiseren – en kosten besparen-, maar merkt dat het in het begin zeker nog geld kost.
n de interviews werd duidelijk dat die overkoepelende visie op verschillende manieren ontwikkeld wordt. Gelderse Vallei heeft negen maanden met informatie-architecten, zorgprofessionals en management- en communicatiemedewerkers gewerkt aan het scherp krijgen van die visie. “Voor ons moet online dienstverlening een kwaliteitsverbetering van zorg voor de klant opleveren,” vertelt Angelique Groot, projectleider eZorg bij Gelderse Vallei. Dit ziekenhuis wil op de langere termijn met de online dienstverlening ook efficiency realiseren – en kosten besparen-, maar merkt dat het in het begin zeker nog geld kost.
Rijnstate ontwikkelt haar visie op een heel andere manier. Zij geloven dat innovatie het beste kan komen van de mensen die het werk uitvoeren. Vanuit een geformuleerde ambitie van de RvB is gestart met diverse pilotprojecten. Het initiatief voor de pilots komt uit de samenwerking van specialisten, zorgmedewerkers, zorgmanagers, informatieanalisten en marketing. Zorgmanagers worden vooral ingezet om behandelaren en patiënten enthousiast te krijgen. Met succes, horen wij van Mark de Haan, marketeer bij Rijnstate. Het ziekenhuis wil uit de praktijkervaring een overkoepelende visie ontwikkelen: “We merken nu dat iedereen het op zijn eigen manier doet, de volgende stap is om er meer één lijn in te krijgen.”
2. E-health is een organisatieverandering, geen project
E-health is niet iets tijdelijks dat je met een projectgroep vormgeeft en implementeert, geven de ziekenhuizen aan. Het is een voortdurende organisatieverandering waar alle medewerkers bij betrokken zijn. Deze verandering verloopt top-down en bottom-up. De raad van bestuur beslist om in e-health te investeren. De behandelaren en patiënten bepalen op hun beurt hoe e-health eruit moet zien; wanneer zet je het in, hoe zet je het in en voor wie?
In de Maartenskliniek werken ze met een ‘Maartens-projects board’. Hierin stemmen betrokken partijen samen alle lopende initiatieven en projecten af. E-health zelf is geen project, maar binnen de Maartensprojects worden wel talloze e-health initiatieven in projectvorm ontwikkeld, uitgeprobeerd en bijgeschaafd. Pas daarna worden ze verder geïmplementeerd binnen de hele organisatie.
Remco Hoogendijk, manager Innovatie bij de Maartenskliniek, over deze aanpak: “E-health heeft een enorme impact op de organisatie, daar zijn we ons steeds meer van bewust. Het implementeren van e-health gaat niet over het beschikbaar stellen van een tool of een app, maar over een structurele organisatieverandering.” Bij de Maartenskliniek weten ze ondertussen beter wat met e-health kan en wanneer het wel en niet kan worden ingezet. De basis is gelegd om e-health gerichter in te gaan zetten. Behandelaren die voorop lopen zijn daar al in gevorderd, maar een grote groep moet zich hier nog in ontwikkelen.
3. Zorgprofessionals en patiënten maken verschil
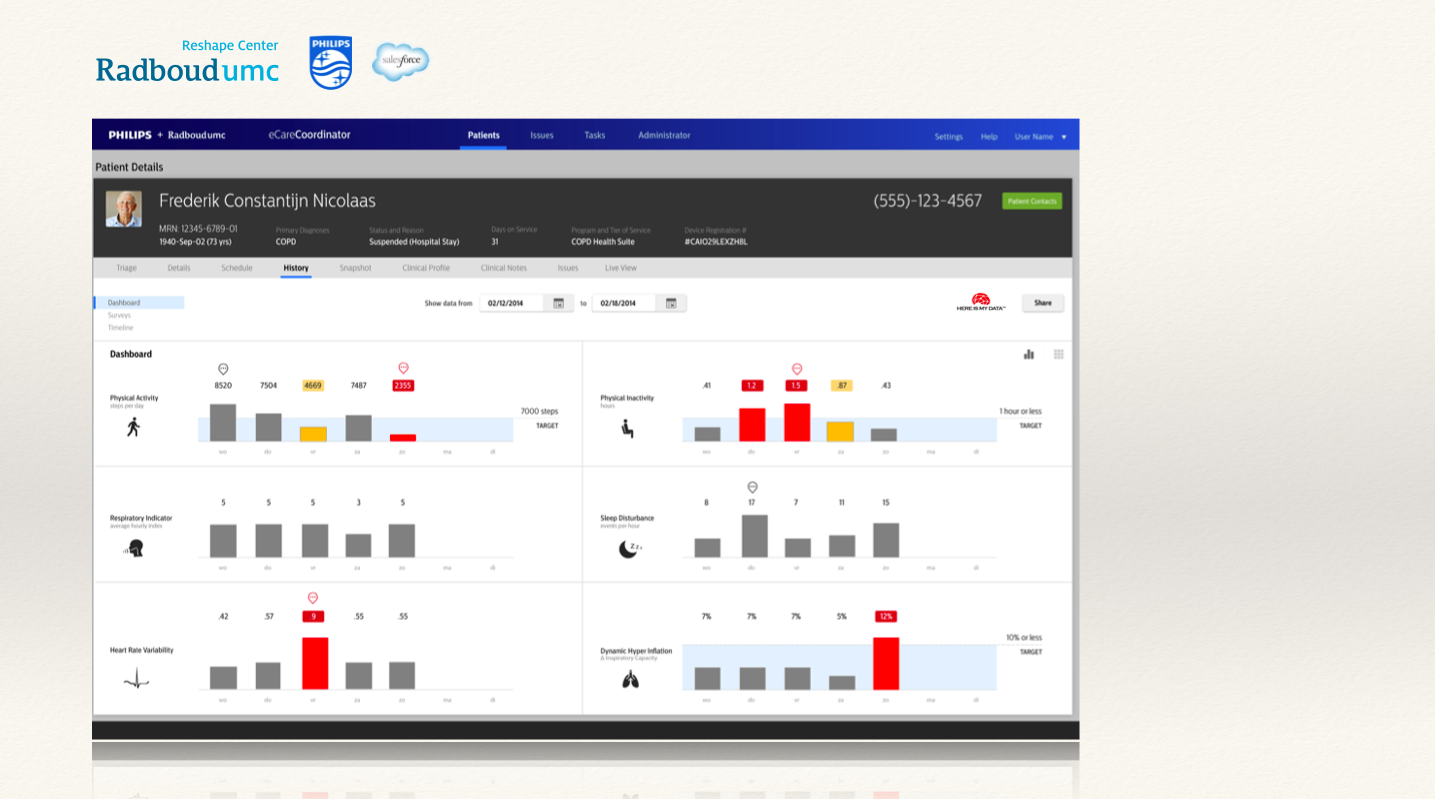
Participatie van patiënten én van zorgprofessionals in e-health projecten is een belangrijke voorwaarde voor succes. Vergemakkelijken en verbeteren van service aan patiënten doe je door ze te betrekken bij taakanalyse, creatie en toetsing van een concept. Bij REshape betrekken ze de gebruiker vanaf het allereerste moment: “Niet zelden komt er een compleet ander project uit dan het idee waarmee een collega binnenkwam” aldus Luciën Engelen, director van Innovatiecentrum REshape van Radboudumc. Het gaat om hun eigen gezondheid, patiënten nemen dat erg serieus. Als duidelijk is dat je sámen een zinvolle verbetering van hun zorg bewerkstelligt, is er enthousiasme om mee te doen.
Engelen benadrukt dat gebruikers steeds beter uitgerust zijn: “Neem bijvoorbeeld de Apple Watch, straks zijn er miljoenen gebruikers die al klaar zijn om met health data aan de slag te gaan. Die markt gaat exploderen.” Zo ontwikkelt e-health zich, van bedenken vóór de patiënt, naar bedenken mét de patiënt, tot het leveren van bouwstenen waarmee de patiënt zijn persoonlijke e-health creëert.
Betrokkenheid van medewerkers bij de invoering en implementatie van online oplossingen is minstens zo belangrijk voor succes. Soms bestaat er twijfel over de kwaliteit van de zorg, eigen vaardigheid en het behoud van de functie. Betrek medewerkers bij het proces, om deze terughoudenheid tegen te gaan. Zij zullen tools moeten inzetten voor verbetering van de service aan de patiënt. Het ontwikkelen van een goede service is niet eenvoudig.
Verbetering van efficiëntie binnen de organisatie is voorlopig dan ook een ondergeschikt doel, al liggen daar kansen: “Efficiëntie is geen doel op zich, we zien digitale ontwikkelingen vooral als hulpmiddel in het zorgpad,” aldus Angelique Groot van Gelderse Vallei.
4. Klein beginnen en breed uitrollen
Een definitieve oplossing in een ivoren toren ontwikkelen is een achterhaald idee. Dat geldt ook voor e-health services. De feedback en verbeteringen van patiënten en vanaf de werkvloer vragen dat je snel reageert. Langdurige ontwikkeltrajecten zijn geen optie. Het is te foutgevoelig en te kostbaar om het in één keer goed te willen doen. Juist kleine projecten geven goed inzicht in gebruikersgedrag en maken het een ideale proeftuin.
Bij Ziekenhuis Gelderse Vallei ontwikkelt men in korte tijd kleine projecten. Deze manier van werken moeten organisaties zich eigen maken, daarom moet je er wel echt voor gaan: “De doorlooptijd van onze eerste projecten was te lang, ze duurden soms wel 3 jaar, daar hebben we van geleerd”. Innovatiecentrum REshape van Radboudumc werkt met projecten van rond de 30 dagen, waarin een ‘proof of concept’ ontwikkeld wordt. Als blijkt dat een oplossing wérkt, wordt deze breder uitgerold.
Door continu in kleine stappen te itereren kun je snel bewegen en input van patiënten in updates verwerken in plaats van compleet nieuwe versies ontwikkelen. Bij Gelderse Vallei ontwikkelt men bewust met kleine aantallen patiënten, zodat actief tussentijds aangepast kan worden. De betrokkenheid van patiënten en medewerkers is een stuk groter als kritiek en vragen direct verwerkt worden in een (pilot)project, dan wanneer er lang moet worden gewacht op de service waar behoefte aan is.
5. Samen delen, leren en optrekken
De technologie op de private markt ontwikkelt zich snel. Bedrijven als Apple en Google hebben de middelen, de gebruikersaantallen én ambities: zij willen gebruikers ook oplossingen bieden op het gebied van health en data. Deze bedrijven kunnen diensten en apps ontwikkelen die geïntegreerd worden in systemen die het publiek al gebruikt. Het publiek ervaart deze als de standaard, waardoor de zorgaanbieders geconfronteerd worden met de vraag: zelf doen of instappen? Het laatste lijkt aan kracht te winnen. “De vernieuwing komt in de online zorg van buitenaf,” stelt Lucien Engelen. REshape center is vanuit die gedachte HereIsMyData™ gestart, een (non-commercial) platform met koppelingen van zorgsystemen, dat in partnership met bijvoorbeeld Salesforce en Philips ontwikkeld wordt. Hiermee kan health data makkelijk en gestandaardiseerd door de gebruiker worden gedeeld, met vrienden en familie maar ook met zorgverleners.Engelen legt uit dat health data een vergelijkbare status als een banksaldo zou moeten krijgen. De regie ligt bij de patiënt: “Als je bij de bank je eigen saldo opvraagt, wil je daar geen toestemming voor hoeven vragen”.
Traditioneel zijn zorginstellingen zeer beperkt open met hun data en worden er nog (te) veel wielen opnieuw uitgevonden. Eigen trajecten zijn kwetsbaar voor falen, lastiger te integreren en kostbaar. Het is belangrijk voor ziekenhuizen om kennis te delen en samen op te trekken. Of je nu gebruik maakt van zelfstandige oplossingen of aansluit bij marktpartijen, maakt daarbij niet uit. De verwachtingen bij patiënten worden steeds hoger, niet in het minst door de beschikbaarheid van zorg- en health applicaties op hun telefoon of smartwatch.
Kansen voor ziekenhuizen en UX design
Na banken en e-commerce zijn ook ziekenhuizen volop bezig met het ontwikkelen van online dienstverlening. De focus ligt daarbij met name op het ontwikkelen van e-health toepassingen. Men ziet een duidelijke meerwaarde voor de communicatie en service tijdens behandelingen. De ziekenhuizen onderkennen het belang van User Experience (UX) design voor succesvolle online dienstverlening. We zien echter dat UX design in veel gevallen nog geen geïntegreerd onderdeel van de innovaties is. Hier ligt een kans – en een verantwoordelijkheid – voor UX designers en ziekenhuizen: e-health gaat ons vroeg of laat allemaal aan.
UX houdt niet op bij projecten en geselecteerde apps. Met een e-health app in je binnenzak verwacht je dat je ook zaken als een afspraak makkelijk en goed kunt regelen. Een goede User Experience wordt gedragen door de hele organisatie en is zichtbaar in alle services, zowel online als offline.


 ChatGPT
ChatGPT